Az egészségüggyel foglalkozó nemzetközi szervezetek egyértelműen jobbnak tartják a közfinanszírozott egészségügyet a magánszolgáltatásokon alapuló rendszereknél. Hogyan lehetséges ez? A magyar ellátásban szerzett tapasztalataink alapján ezt értetlenkedve fogadhatjuk, hiszen mi az, amit mi látunk? Rohadó magyar kórházak, rossz és romló minőség, hosszú várakozási idők, általános elégedetlenség az egyik oldalon – pontosság, kényelem a másikon. Ki az, aki ma Magyarországon nem menekülne a magánegészségügybe?

Magánklinika – fotó: nepszava.hu
Először is tisztázzuk, mit értünk magánegészségügy alatt
A fogalmat nehéz definiálni, de egyszerűsítsünk: magánegészségügy az, amit magánpénzből fizetünk. (Ez a cikk a finanszírozás lehetséges köz illetve privát jellegét járja körül, nem pedig az intézmények működtetésének kérdését, ami szintén része a magánegészségügy kontra. közfinanszírozott egészségügy problémakörnek.)
A pénz lehet közvetlenül a betegé – ekkor beszélünk közvetlen lakossági kifizetésekről –, és lehet közvetetten a betegé, egészségpénztári, egészségbiztosítói befizetésként.
A közvetlenül a beteg által fizetett kifizetések is sok formát ölthetnek: lehetnek hozzájárulások- önrészek (pl. gyógyszerek, gyógyászati segédeszközök esetén); szolgáltatásért kifizetett összegek (pl. magánorvosi rendelőben), és lehet ún. informális kifizetés (informal payment) – ez a hálapénz elegáns elnevezése.
Ki és mennyit költ egészségügyre?
Ha megnézzük a magyar egészségügyi kiadások szerkezetét, és ezt összehasonlítjuk más – környező, illetve EU-, OECD-országok adataival, akkor nem csak azt a sokszor emlegetett következtetést vonhatjuk le, hogy a magyar közkiadások GDP-hez viszonyított aránya nemzetközi összehasonlításban is rendkívül alacsony. Hanem azt is, hogy eközben a magánkiadások aránya igen magas, az összes kiadás közel egyharmadát teszik ki.
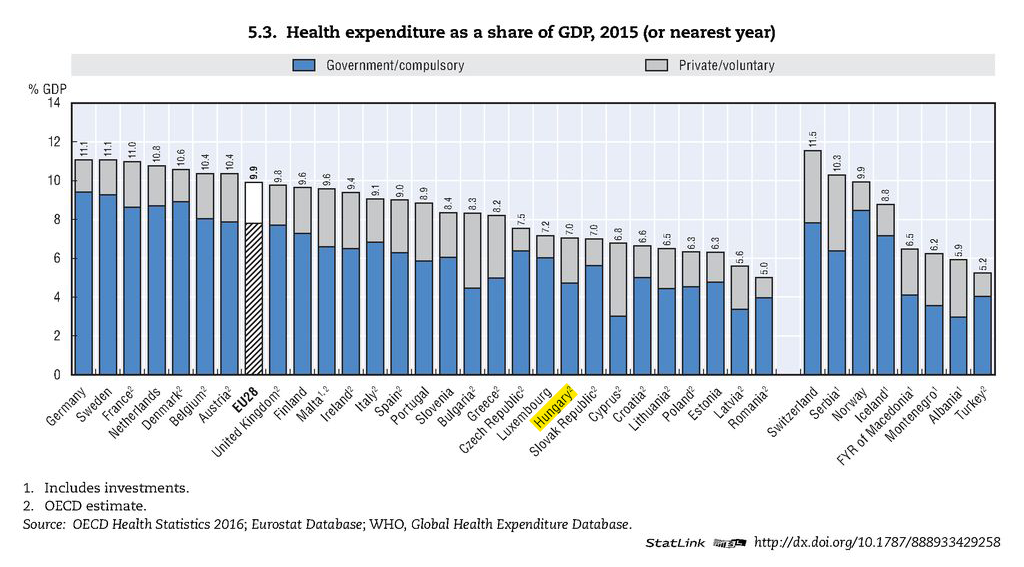
Ahogy a fenti ábrán is láthatjuk, a legfejlettebb nyugati országokban nem csupán a GDP-hez viszonyított kiadások jóval magasabbak, de ezen belül a magánköltést jelölő szürke oszlop is jóval szerényebb, mint hazánkban. Ez azért nagyon fontos adat, mert a magánkiadások nagy aránya romboló hatással van a szolidaritás, a méltányosság – és a hatékonyság (!) – elveinek érvényesülésére, hiszen a legkiszolgáltatottabb csoportokat hozza lehetetlen helyzetbe. Ráadásul, ha meghatározó arányban van jelen, az rontja az egészségügyi állapotot tükröző mutatókat is.
Ez első ránézésre meglepően hangozhat, mégis logikus: amennyiben a kiszolgáltatottabb csoportok – melyek Magyarországon igen népesek – nem képesek megfelelő ellátást igénybe venni, mert a közfinanszírozott rendszer nem megfelelően működik, a magánszolgáltatásra pedig nincs pénzük, akkor az ő egészségi állapotuk folyamatos romlása meg fog mutatkozni az erre vonatkozó mutatókban is.
Ez egyszerre jelenti a szolidaritás és a méltányosság rombolását is. A hatékonyságbeli romlás pedig abban mutatkozik meg, hogy a magánszolgáltatói szelekció és érdekek miatt nem a teljes társadalom számára „vásároljuk” a „lehető legmagasabb egészségnyereséget” – ami egy közfinanszírozott rendszerben célkitűzés – hanem csak egyes, nem feltétlenül jól körülhatárolhat rétegek számára.
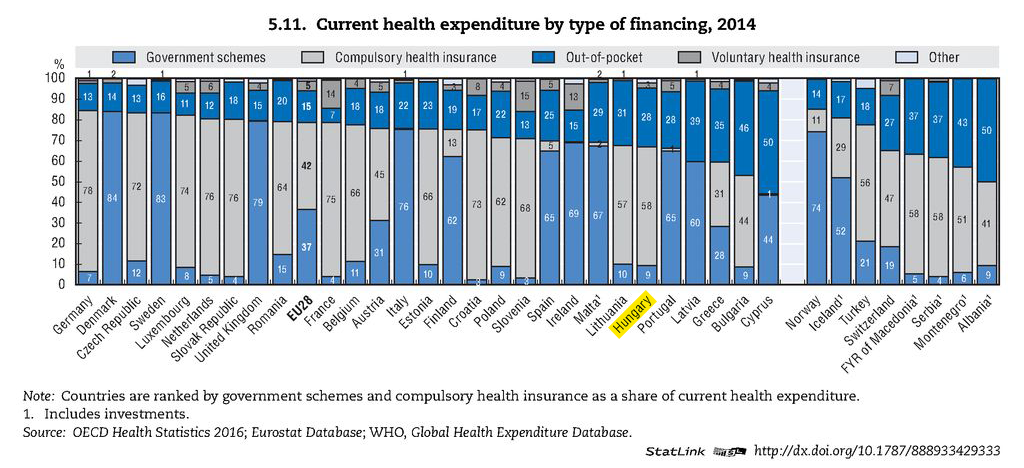
A magánkiadásokon belül a lakosság által közvetlenül kifizetett egészségügyi kiadások mértéke Magyarországon nemzetközi viszonylatban egyenesen kiugró értékű, 28% az összes kiadáshoz viszonyítva.
A 2009-es Európai Lakossági Egészségfelmérés (ELEF) illetve a Nemzeti Egészségszámlák adatai alapján a „lakosság közvetlen egészségügyi kiadásainak értéke valahol 460,5 Mrd Ft és 685,9 Mrd Ft közé esett 2009-ben”.[1] Önmagában az összeg persze nem értelmezhető: nem árul el semmit arról, hogy mit jelent ez a magyar háztartások teherbíró-képessége szempontjából. Erre vonatkozóan is elérhetőek felmérések, bár ezek módszertana nagyon speciális, az adatok megfelelő interpretációja nagyon fontos a pontos kép megrajzolásához.
Ha a háztartások összes közvetlen egészségügyi kifizetéseinek arányát nézzük a teljes fogyasztásból, akkor Magyarország 4%-kal igen „előkelő” 5. helyen végez az OECD rangsorban, 2013-ban. Azaz, csak 4 olyan OECD-ország van, ahol a háztartások relatíve többet kénytelenek költeni, összes kiadásukhoz képest az egészségügyi ellátásra:
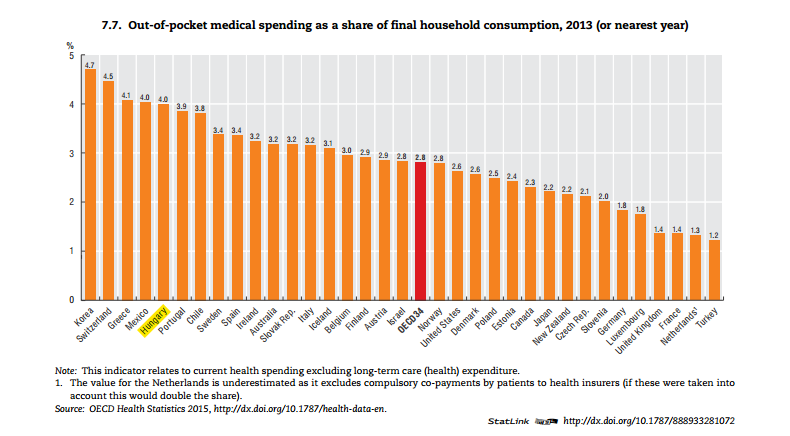
Ki mit „engedhet meg magának”, mire költünk az egészségügyben?
Fontos tudni, hogy a különböző típusú közvetlen lakossági kifizetések között vannak olyanok, amelyek „hagyományosan” jelen vannak a háztartások kiadásai között – ilyenek pl. a gyógyszerekért fizetendő önrészek (vagy a hálapénz). Ami azonban számunkra most sokkal érdekesebb, az az, hogy
a közvetlen lakossági kiadások egyre nagyobb hányada kapcsolódik szolgáltatás-vásárláshoz. Tehát amit a legutóbbi időkig hagyományosan a közfinanszírozott rendszer nyújtott, az is egyre inkább a magánfelelősség része lesz, és most már messze nem csak a legtehetősebbek számára.
A tavalyi évben a magánszolgáltatók – tehát a szolgáltatásaikért kizárólag a betegtől/magánbiztosítótól ellentételezést kapó intézmények – betegforgalma 20-30%-kal nőtt.
Az egyes közvetlen kifizetések közé tartozó ‘szolgáltatástípusok’ (önrész, magánszolgáltatás, hálapénz) szerkezetét vizsgálva (lásd az említett ELEF-adatok) kitűnik, hogy a hálapénz – aminek nagyságára vonatkozóan sokféle becslés létezik, a KSH 8 milliárdos összegétől a RESZASZ által meghatározott (reálisabbnak tűnő) 80 milliárdig –, messze nem minden szegmensben bír vezető pozícióval.
A magánszolgáltatások vásárlására fordított összeg sok helyütt megelőzi a hálapénzre fordítottat, összességében a szolgáltatásokra fordított lakossági kiadások közel felét, 47%-át teszik ki. A szolgáltatásokra az ELEF adatai szerint a lakosság 4,8 %-a fordított pénzt, az összes lakossági kiadás 20%-át ez tette ki. (Sajnos a 2014-es ELEF adatai még nem kerültek feldolgozásra, beszédes lenne látni a 2009 óta kirajzolódó trendet.)
Milyen igényekre építhet a profitorientált magánegészségügy?
A lakosság jövedelmi szint, iskolázottság szerint eltérő igényeket fogalmaz meg a magánszolgáltatásokkal kapcsolatban – a legtehetősebb rétegek elvárásai között nem csak az szerepel, hogy a közellátásban nem megfelelően kapható szolgáltatást megvásárolhassa magának időben és jó minőségben, hanem olyan ellátásokhoz is hozzá akar jutni, amelyek közfinanszírozott módon egyáltalán nem is érhetők el (pl. speciális laborvizsgálatok).
Ezzel szemben a legelesettebbeknél a magánorvosi vizit fel sem merül, ők a „hagyományos” közvetlen kifizetéseket, a gyógyszer-önrészeket is nehezen tudják megfizetni, főleg krónikus betegségek esetén.
A magánszolgáltatói piac tehát sokrétű igényekkel találja magát szemben, mostanáig mégsem fejlődött odáig, hogy teljes körű szolgáltatási palettát nyújtson. A fekvőbeteg-ellátás jelenleg szinte teljesen hiányzik a magánellátási körből, de csak idő (a piac fejlődésének) kérdése, hogy ez is megjelenjen; a Duna-parti magánkórház a tervek szerint idén nyit. Ugyanakkor nyilvánvaló, hogy egy bonyolultabb, nagyobb költségű eset, egy súlyos betegséggel bíró páciens ellátása egyben komoly pénzügyi kockázat is lehet egy magánszolgáltató számára, a paletta szélesítését ez is lassítja. A magánszolgáltatói piac alapvetően egy profitérdekelt ágazat.
A közérdekkel ellentétes, hogy a magánszolgáltatók térnyerése átláthatatlan módon történik
Összességében tehát a magánszolgáltatók piaca még felfutóban van. Szolgáltatói szinten az állam által finanszírozott egészségügyhöz képest elképesztő udvariassággal, kényelemmel lehet magánszolgáltatóknál találkozni.
A szakmai minőség – a páciensek nem reprezentatív megítélése szerint – magasabb színvonalú. Erre vonatkozóan azonban semmilyen hivatalos adatot nem találhatunk. Nyilvánvaló, hogy egy magánszolgáltatónak érdeke a minőség szinten tartása, mégis fontos leszögezni, hogy ennek – külső, hivatalos, mondjuk azt, állami – ellenőrzése teljes mértékben hiányos. És ez tény, még akkor is, ha ennek a beteg ennek jelenleg nem érzi hátrányát.
Ha a magánbiztosítók piacát vizsgáljuk, egészen pár évvel ezelőttig szolgáltatásvásárló konstrukciókról nem beszélhettünk, vagy csak nagyon szűk körben. Inkább olyan biztosítások voltak elérhetők, amelyek pénzügyi segítséget nyújtottak betegség esetén. Mára egyre szélesebb körben jelenik meg a biztosítótársaságoknál a szolgáltatás megszervezése is – a biztosításért betegség esetén nem pénzt kapunk cserébe, hanem magát az ellátást.
Amit azonban a magánbiztosítókról tudunk: ezek az intézmények szelektálnak a betegek között. Nem csak Magyarországon. A betegek egészségi állapota és jövedelmi helyzete, életkora, betegsége szerinti szelekció a magánegészségügy természetes velejárója. (Egy idős, világ életében vezető beosztású, kiemelkedő keresetű, máig aktívan dolgozó ismerősömnek pl. a múlt héten mondta fel az egyik Magyarországon működő, szolgáltatástnyújtó magánbiztosító a biztosítását – krónikus betegen túl drágának ítélték a további ellátását. Persze aki úgy él, mint ma Magyarországon a népesség 41,5 %-a, annál ez a probléma fel sem merül.)
Ezért a magánbiztosítás átgondolatlan, rendszerszintű megerősítése mindenfajta szolidaritás ellenében hat. A Gyurcsány-kormány 2006-ban meghirdetett több biztosítós reformjával kapcsolatban is ez volt az egyik fő szakmai ellenérzés – nem garantálta semmi azt, hogy ez a szelekciós mechanizmus ne nyerjen teret.
Összességében azonban a magánbiztosítói piac Magyarországon szűk, dacára pl. annak, hogy 2012-től a munkáltatók adómentes juttatásként adhatják dolgozóiknak a visszavásárlási értékkel nem rendelkező egészségbiztosítást.
A magánszolgáltatások vásárlása tehát többnyire biztosítás nélkül, közvetlenül a szolgáltatótól – tehát még inkább áttekinthetetlenül és ad hoc módon – történik. Ez a magánforrások szerepének meghatározása szempontjából igen lényeges kérdés – az Egészségügyi Világszervezet (WHO) meglátása szerint csakis erős kontrollmechanizmusok mellett engedhető meg a magánszolgáltatások (és biztosítók) térnyerése; a szolidaritás, a méltányosság követelményeinek, de még a hatékonyság elvének érvényesülése érdekében is. Ez a mai magyar rendszerből hiányzik, egy spontán (?), nem transzparens átrendeződés részesei vagyunk.
Az eltérő lakossági igények, a közfinanszírozott egészségügy jelen állapota, a kormányzat tétlensége a közfinanszírozott egészségügy aggasztó állapota kapcsán; sőt a lakosságot egyenesen a magánegészségügy irányába toló egészségpolitikája mind-mind felerősíti azt az alapvető igényt, amely már régóta természetes része a – nemzetközi és hazai – egészségpolitikai diskurzusnak: milyen szerepet és szervezeti struktúrát szánunk a magánszolgáltatásoknak az egészségügyben, és hogyan határozhatjuk ezt meg transzparens módon?
Ha tudjuk, hogy a forrásaink végesek, akkor tudnunk kell, hogy kire-mire mennyit vagyunk hajlandóak áldozni. Ha abból indulunk ki, hogy alapvetően egy valóban szolidáris egészségügyi rendszert szeretnénk, akkor fontos az egyes lakossági csoportok jelenlegi terheinek pontos ismerete.
A magánszolgáltatók az államival párhuzamos struktúrát állítanak fel
Ha elfogadjuk kiindulópontként, hogy a magánkiadásoknak az egészségügy különböző szegmenseiben eltérő szerepe lehet, és bizonyos pontokon a közszolgáltatások megerősítése, bizonyos pontokon az egyéni felelősség szerepének kimondása szükséges, akkor ennek konzekvenciáit a rendszer összes szintjén (önrészek – nem csak gyógyszerek esetében, biztosítási konstrukciók stb.) le kell vonni, így a szolgáltatások tekintetében is.
A jelenlegi trendek egyértelműen abba az irányba mutatnak, hogy Magyarországon egy kiegészítő (supplementary), pontosabban parallel jellegű magánszolgáltatói-magánbiztosítói piac alakuljon ki, tehát az állami rendszer mellett jelenik meg egy ugyanolyan típusú szolgáltatásokat nyújtó, magasabb színvonalú ’magán rendszer’ – és ez egy szolidaritáson alapuló egészségügyben elfogadhatatlan.
Sokkal inkább megfelelő megoldást nyújthat erre a teljes problémakörre, a közfinanszírozott szolgáltatási csomag körülhatárolása – szakmai és finanszírozási protokollok stb. révén, a népegészségügyi adatok alapján prioritások felállítása, és annak kimondása, hogy kinek mikor mi jut – de akkor ez jusson anyagi helyzettől függetlenül. Ezen – tehát a közfinanszírozott biztosítási csomagon felül – pedig esetleg kiegészítő jelleggel lehet szerepe a magánszolgáltatásnak/biztosításnak, tehát olyan ellátásoknál, amelyek a közfinanszírozott csomagba nem tartoznak bele.
Most nem ez történik Magyarországon: a magánszolgáltatók egy párhuzamos struktúrát állítanak fel az állami egészségügy mellett, annak elégtelensége miatt, és aki tud, oda menekül. Annak, aki nem menekül a magánszolgáltatók felé, mert nem tud, vagy nem mindig tud több tízezer forintba kerülő orvosi viziteket megfizetni, annak marad az állami egészségügy.
Nem kétszintű rendszerre, hanem szolidaritásra és átláthatóságra van szükség
Nos, emiatt részesítik általánosságban előnyben a közfinanszírozott rendszereket (azok megfelelő működtetését) a világ vezető szakértői a ’magánegészségügyi’ rendszerekkel szemben. Mert a – normálisan működő – közfinanszírozott rendszer alapja a szolidaritás, ami nem tesz különbséget beteg és beteg között jövedelmi helyzet (és egészségügyi állapot) alapján (universal health coverage, ami pl. a WHO egyik missziója).
Az egészségügyben itt az ideje a szolidaritás újradefiniálásnak, vagy inkább a valódi szolidaritás kialakításának, a magánszolgáltatások tekintetében is (a forrásteremtés oldaláról már korábban írtam). Erre nincs recept, saját magunknak kell ezt kitalálnunk.
A jelenlegi kormányzat hangzatos szavakban elhatárolódik a magán-egészségügytől (hosszú hagyománya van ennek a vizitdíjas népszavazás, vagy a 2000-es évek kórházprivatizációi kapcsán); mégis teljes mellszélességgel képviselteti magát az egyik legkomolyabb ilyen beruházás (a fent említett Duna Medical Center magánkórháza) alapkő-letételénél.
Egészségpolitikai tetteivel, vagy éppen azok hiányával egyre inkább erősíti a lakosság igényét az alapvetően profitorientált magánegészségügy szolgáltatásai iránt, illetve egyre nagyobb terheket ró a közfinanszírozott rendszeren belül is a lakosságra, összességében minden tekintetben egy kétszintű egészségügyet segít a megvalósuláshoz. A trend annyira magáért beszél, hogy nehéz elhinni róla, hogy nem szándékoltan tolódunk ebbe az irányba.
[1] Orosz Éva – Németh Renáta: Mennyit költünk zsebből egészségügyre? A lakoság közvetlen egészségügyi kiadásai az ELEF 2009 alapján; ELEF Tanulmányok 4; KSH, 2013
A sorozat korábbi cikkei:
ZÉRÓ ÖSSZEGŰ JÁTSZMA? – A VÁRÓLISTÁK HELYZETE AVAGY AZ EGÉSZSÉGÜGYI RENDSZER TOLDOZGATÁSA 1.
POTYAUTASOK ÉS BALEKOK? – A SZOLIDARITÁSRÓL A MAGYAR EGÉSZSÉGÜGYBEN
AZ OEP MEGSZÜNTETÉSÉNEK HÁTTERE: SZÁMÍT-E AZ EGÉSZSÉGÜGY?
MIT TEGYÜNK, HOGY VÉGRE NE HALJANAK MEG ANNYIAN KÓRHÁZI FERTŐZÉSBEN?
EGY LEBUTÍTOTT, UTASÍTÁSOS RENDSZER FELÉ VEZET A KORMÁNY EGÉSZSÉGPOLITIKÁJA?
Nagy Gyöngyi
Ez a cikk a ti támogatásaitokból készült el, a Kettős Mércét a ti adományaitokból tartjuk fenn!A Kettős Mércét nem támogatják oligarchák. Mi úgy őrizzük meg függetlenségünket, hogy a csak az olvasók támogatásából írjuk cikkeinket.Célunk, hogy a társadalom számára fontos kérdésekről beszéljünk: az egyenlőtlenségekről, a szegénységről, az egészségügyről, az oktatásról, a nők jogairól, és hogy támogassuk azokat az alulról jövő kezdeményezéseket, amelyek egy igazságosabb Magyarországért küzdenek!A Kettős Mérce fennmaradásához és fejlődéséhez 1000 állandó támogatóra van szükségünk. Jelenleg 394 állandó támogatónk van.Legyél te az egyik a hiányzó támogatók közül, támogass minket havi 1000, 2000, 5000 vagy 10000 forinttal, vagy egyszeri átutalással, és járulj hozzá ezzel a független sajtó fennmaradásához Magyarországon!

